Osteochondroza regionu lędźwiowego jest przewlekłą chorobą zwyrodnieniową-dystroficzną kręgosłupa lędźwiowego, która wpływa na strukturę dysków międzykręgowych i szereg zlokalizowanych kręgów lędźwiowych. Wpływa to na osoby w wieku głównie w wieku pracy. Przejawia się w różnych objawach, z których głównym są ból w dolnej części pleców i nogach, ograniczając ruchy w dolnej części pleców. Do diagnostyki stosuje się metody badawcze, takie jak radiografia, tomografia komputerowa lub tomografia rezonansu magnetycznego kręgosłupa lędźwiowego. W tym artykule możesz bardziej szczegółowo szczegółowo z przyczynami, objawami i metodami diagnozowania osteochondrozy kręgosłupa lędźwiowego.
Osteochondroza jest wynikiem starzenia się ciała. Te lub inne oznaki tej choroby można znaleźć u prawie każdej osoby (!), Począwszy od 25 lat. Ale tutaj jest nasilenie tych zmian, tempo ich postępu, stopień objawów klinicznych zależy od wielu przyczyn, przede wszystkim od tego, w jaki sposób zdrowy styl życia prowadzi określoną osobę. Umiarkowana aktywność fizyczna, obowiązkowa poranna gimnastyka, właściwa pozycja podczas wykonywania wielu prac (ogród, konstrukcja, banalne czyszczenie domu i tak dalej), materac ortopedyczny to momenty, które zapobiegają rozwojowi osteochondrozy kręgosłupa lędźwiowego.
Według statystyk osteochondroza kręgosłupa w 80% przypadków jest przyczyną bólu pleców.
Jak rozwija się osteochondroza?
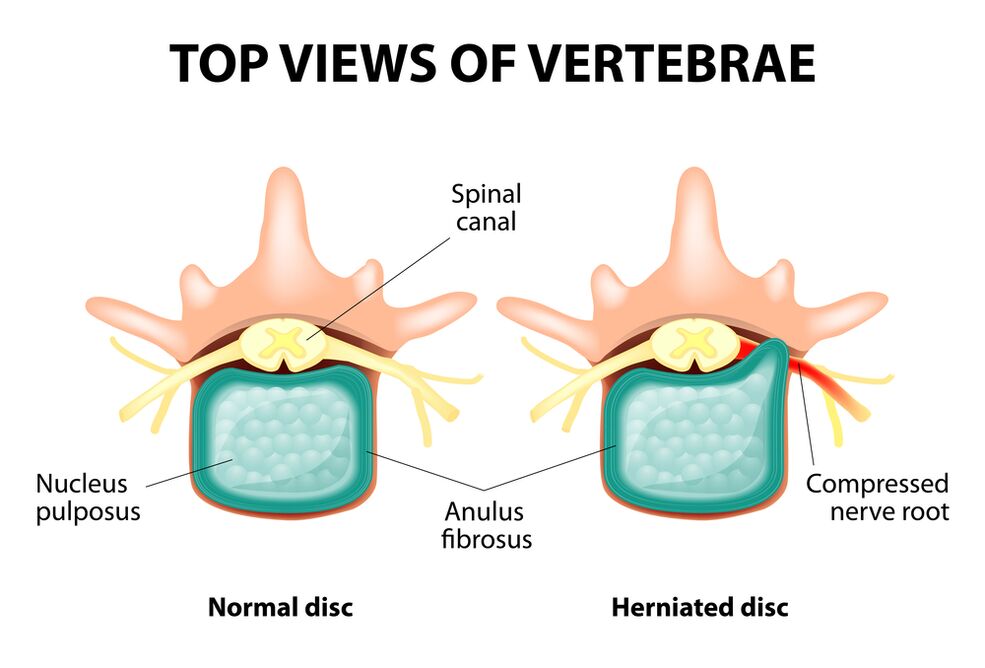
Cały kręgosłup składa się z oddzielnych kręgów, między ciałami, których istnieją dyski międzykręgowe. Oznacza to, że między dwoma kręgami jest jeden dysk. Dysk składa się z galaretowatego (pulpicznego) jądra i włóknistego pierścienia. Rdzeń zawiera dużo wody i zapewnia amortyzację i elastyczność kręgosłupa. Pierścień włóknisty znajduje się na obrzeżach jądra kurtki, jakby trzyma go w sobie.
Z przedłużonym zwiększonym obciążeniem rdzenia zarośla zmienia swoje właściwości fizjologiczne, traci wodę i susze, a ostatecznie sekwencje: dysk jest spłaszczony, a ciała kręgowe zbliżają się do siebie. Wraz z takimi procesami, w kurtce jądra, włóknisty pierścień traci swoją elastyczność i pod wpływem obciążeń mechanicznych zaczyna wysyłać. Nazywa się to występem. Następnie włóknisty pierścień pęka i żelatyny jądro spada przez powstałe szczeliny: występuje przepuklina dysku. Wykres dwóch sąsiednich kręgów i znajdującego się między nimi dysku, zwany segmentem kręgowym, nabiera nadmiernej mobilności, zwiększając w ten sposób obciążenie w pobliskich segmentach. Przeciążenie sąsiednich segmentów wywołuje w nich podobny proces patologiczny. Zmiany te nazywane są osteochondozą.
Aby w jakiś sposób zapewnić stabilność kręgosłupa, wzrost kości powstają wzdłuż krawędzi ciał kręgowych, zwiększając obszar wsparcia. Zjawisko to nazywa się spondyloza. Zmiany stawów między kręgami nazywane są arthrozą Spondylo. Zwykle wszystkie trzy patologie - osteochondroza, spondyloza, artroza spondylowa - spacer w pobliżu.
Powody
Dlaczego występuje osteochondroza? Do tej pory istnieje kilka teorii zdarzenia:
- Teoria mechaniczna: Być może głównym powodem należy uznać za regularne zwiększone obciążenie kręgosłupa. Właśnie dlatego osteochondroza jest niemal obowiązkowym przeznaczeniem przeprowadzek, górników, budowniczych i mieszkańców takich zawodów. Występowanie osteochondrozy regionu lędźwiowego wiąże się głównie ze zboczami i podnoszeniem nasilenia, zmusiło do niewygodnej pracy;
- Kolejnym czynnikiem rozwoju jest niepoprawna postawa, siedząc w niewłaściwej pozycji, która jest szczególnie istotna dla pracowników umysłowych;
- Czasami rolę odgrywają dziedziczne cechy struktury kręgosłupa i odżywianie jego poszczególnych struktur;
- Teoria traumatyczna: Wszelkie urazy kręgosłupa (nawet najbardziej nieistotne) jest w stanie rozpocząć proces zwyrodnieniowy;
- Hormonalne zaburzenia metaboliczne i choroby hormonalne mogą niekorzystnie wpływać na metabolizm w tkankach kolumny kręgosłupa i przyczyniać się do rozwoju osteochondrozy;
- Teoria wieku implikuje naturalne zużycie dysków w trakcie życia.
Rzadko tylko jedna z tych teorii może wyjaśnić występowanie osteochondrozy w każdym przypadku. Częściej w tym samym czasie kilka czynników jest „winnych”.
W wystąpieniu osteochondrozy kręgosłupa lędźwiowego nadwagi odgrywa ważną rolę, ponieważ sama jest przeciążeniem kolumny kręgosłupa. Im wyższy wskaźnik masy ciała (stopień otyłości), tym bardziej wyraźne zmiany kręgosłupa są zwykle. Wśród innych powodów wywołujących pojawienie się osteochondrozy można zauważyć:
- Siedzący tryb życia;
- Imorly Nutrition (fast food, nadmiar słodkich, półprawdzonych produktów: wszystko to prowadzi do braku równowagi pierwiastków śladowych) i braku płynu;
- anomalie struktury kręgosłupa (na przykład obecność dodatkowej kręgu lędźwiowego);
- ciągłe noszenie butów o wysokim poziomie;
- ciąża (z powodu nadmiaru obciążenia kręgosłupa lędźwiowego);
- Nagłe zakończenie szkolenia osób profesjonalnie zaangażowanych w sport;
- Palenie i nadużycie alkoholu: jako czynniki, które przyspieszają proces starzenia się w ciele.
Objawy
Głównym objawem osteochondrozy kręgosłupa lędźwiowego jest ból. Charakter bólu, miejsce wystąpienia i kierunek rozmieszczenia zależą od podrażnionych receptorów, to znaczy, jak szorstkie zmiany w dysku i otaczających tkankach występuje wysunięcie lub przepuklina, w którym kierunku powstał wysunięcie i tak dalej.
Zespoły odruchowe i kompresji rozróżniają osteochondrozę kręgosłupa lędźwiowego.
Zespoły odruchowe rozwijają się w przypadkach, w których receptory włóknistego pierścienia dotkniętego dysku, więzadeł i kapsułek stawowych znajdujących się w pobliżu są podrażnione. Są odruchowe, ponieważ oprócz bólu towarzyszą zmiany odruchu mięśniowo-naczyniowego lub neurodistroficznego, to znaczy podrażnienie odruchami jest przenoszone na inne struktury, powodując objawy głównie z boku tkanek miękkich.
Zespoły kompresji występują w wyniku kompresji (kompresji) korzeni nerwowych, naczyń krwionośnych lub rdzenia kręgowego utworzonego przez osteochondrozę przez zmiany.

Zespoły odruchowe kręgosłupa lędźwiowego
Lumbago (Uczucie): Ostry nagły ból w dolnej części pleców, który występuje z niezręcznym ruchem lub w momencie napięcia fizycznego (znacznie rzadziej - bez wyraźnego powodu). Uważa się, że występowanie Lumbago jest związane z ruchem jądra płaszcza w pierścieniu włóknistym, to znaczy rozwija się w początkowych stadiach osteochondrozy. Często ból jest opisywany jako „uczucie”, „kołek utknął w dolnej części pleców”. Pacjenci zamarzają w pozycji, w której złapał ich ból. Najmniejszy ruch powoduje wzrost bólu (kichanie, kaszel, próba skręcenia w łóżku, poruszania się stopą). Jeśli dana osoba była w skłanionej pozycji w czasie rozwoju Lumbago (co zdarza się najczęściej), nie może się wyprostować. Wyraźne napięcie mięśni w kręgosłupie lędźwiowym występuje odruchowo. Wzdłuż kręgów w tym obszarze odczuwa się wałek mięśniowy, który jest czasem widoczny dla nagiego oka bez dotyku, a napięcie mięśni jest tak wyraźne. Czuję się bolesny dla pacjenta. Taki zwiększony ton mięśni odgrywa unieruchomioną rolę, chroniąc dotknięty segment lędźwiowy przed mobilnością patologiczną, co może wywołać pogorszenie w stanie. Naturalny zakręt kręgosłupa w dolnej części pleców (lordosis) jest spłaszczony, być może krzywizna (skolioza) jest możliwa z powodu napięcia mięśni.
Lumbalgia - Kolejny zespół odruchu poziomu lędźwiowego. Termin ten oznacza również obecność bólu w obszarze lędźwiowym. Ale w przeciwieństwie do Lumbago ból nie powstaje ostro, ale stopniowo, w ciągu kilku godzin lub nawet dni. Ból jest głupi, umiarkowany intensywność, nasila się podczas ruchów, w pozycji siedzącej lub stojącej, podczas przechodzenia z jednej pozycji do drugiej. Mała ulga przynosi pozycję leżenia lub pleców z wałkiem pod dolną częścią pleców, ale pasywny wzrost prostej nogi w tej pozycji powoduje zwiększony ból w dolnej części pleców (objaw Lassa). Palpaowanie kręgosłupa lędźwiowego jest bolesne, ale odruchowe napięcie mięśni jest mniej wyraźne niż w przypadku Lumbago, a czasem nieobecne. Ruchy w kręgosłupie lędźwiowym są ograniczone, ale możliwe. Oznacza to, że pacjent może zgiąć się w dół i po bokach do określonego poziomu (a następnie zintensyfikuje ból).
Ischias - Kolejna różnorodność zespołu odruchowego poziomu lędźwiowego. Przez ten termin ma na myśli ból w dolnej części pleców, który daje pośladnik i nogę (na tylnej powierzchni). Ból jest inny, w większości bolący, ale może okresowo nasilać się o rodzaj „kominka” w nodze. Podobnie jak w przypadku Lumbalgia, nasila się wraz z wszelkimi ruchami, chodzeniem, napięciem, zmniejsza się leżącego na plecach. Objaw Lassa jest zwykle pozytywny. Balpacja kręgosłupa lędźwiowego jest bolesne, a także naciska na niektóre punkty (na przykład na środku linii oddzielającej pośladek od uda, na środku tylnej części uda, na środku dolnej części podkolanowej). Istnieje napięcie mięśni dolnej części pleców. Skłonności do przodu i po bokach są ograniczone.

Zespoły kompresji kręgosłupa lędźwiowego
Charakterystyka kliniczna zależy od tego, która struktura podlega kompresji.
Pomiędzy kręgami w każdym otworze międzykręgowym znajdują się korzenie nerwowe (nerwy kręgosłupa): lewy i prawy. Jeśli formacje patologiczne dla osteochondrozy kręgosłupa lędźwiowego (głównie dyski dysków) ściskają korzenie, wówczas rozwija się radikulopatia, których objawy różnią się dla każdego korzenia. Wspólne dla wszystkich radikulopatii regionu lędźwiowego jest wzrost bólu podczas kichania, kaszlu, ruchu w dolnej części pleców (zwłaszcza przechylania do przodu), obecność napięcia mięśni w dolnej części pleców, ograniczenie ruchów w kręgosłupie lędźwiowym. Najczęstsze są następujące rodzaje radikulopatii kręgosłupa lędźwiowego:
- Radiculopatia L1, L2, L3: Ból występuje w dolnej części pleców, daje przewidywane udo. W tym samym obszarze możliwe jest wystąpienie parestezji (poczucie pełzania gęsią skórki, drętwienie), nie jest zaginęła powierzchowna wrażliwość (ostre dotyk od zwykłego dotyku od zwykłego, poczucie zimna i gorącego). Odruch kolana zmniejsza się, ujawnia się osłabienie czworogłów uda;
- Radiculopatia L4: Ból z dolnej części pleców daje przedniej części uda, wewnętrzną powierzchnię stawu kolanowego i nieco niższa wzdłuż wewnętrznej powierzchni dolnej nogi. W tych samych obszarach odczuwa się parestezja, a wrażliwość na powierzchnię jest utracona (zmniejszona). Rozwija się również osłabienie mięśnia czworogłowego uda, odruch kolana zmniejsza się;
- Radiculopatia L5: Jedna z częstych lokalizacji. Ból daje pośladek wzdłuż zewnętrznej krawędzi uda, wzdłuż przedniej powierzchni dolnej nogi do wewnętrznej krawędzi stopy i kciuka. Wyczuwa się tutaj parestezję, zakłócona jest powierzchowna wrażliwość, a podczas kichania i kaszlu daje się ból. Ponadto istnieje trudność w rozszerzeniu kciuka stopy, ponieważ mięsień, który wykonuje tę akcję, jest unerwiony przez Kine L5. Czasami trudno jest stać na pięcie z odsłoniętą stopą;
- Radiculopatia S1 często występuje również z osteochondrozą kręgosłupa lędźwiowego. Ból daje pośladek, wzdłuż zewnętrznej krawędzi uda, wzdłuż zewnętrznej krawędzi dolnej nogi do zewnętrznej krawędzi stopy i piątego palca. Strefy te charakteryzują się poczuciem parestezji, zmniejszeniem wrażliwości powierzchni. Odruch Achillesa jest zmniejszony. Wraz z uszkodzeniem tego kręgosłupa rozwija się osłabienie mięśni dolnej nogi i zginaczy stopy, więc stojące i chodzenie po skarpetkach są trudne.
Możliwe jest jednoczesne rozwój radikulopatii kilku korzeni, jest to szczególnie charakterystyczne dla L5, S1. Zdarza się, że jedna przepuklina ściska kilka korzeni.
Jeśli stado dyskowe odlega się, może wycisnąć rdzeń kręgowy. Jest to możliwe tylko wtedy, gdy przepuklina jest zlokalizowana w górnym punkcie odniesienia, ponieważ nie ma kręgów rdzenia kręgowego poniżej kręgu lędźwiowego II (korzenie rdzenia kręgowego są poddawane kompresji i rozwija się zespół ogona konia).
Jeśli naczynia regionu lędźwiowego są poddawane ściskom, które prowadzą przepływ krwi do rdzenia kręgowego, wówczas w przypadku ostrego zaburzenia krążenia rozwija się udar kręgosłupa i z przedłużoną kompresją - mielopatią. Myelopatia objawia się obustronną osłabieniem mięśni nóg, zaczynając od stopy i stopniowo postępują. Czułość nóg jest zaburzona, odruch Achillesa jest utracony, a później kolan. Możliwe jest pojawianie się zaburzeń oddawania moczu (częste, „imperatywne” potrzebne, wymagające natychmiastowej satysfakcji, nietrzymania moczu).
Metody diagnostyczne
Rozpoznanie osteochondrozy kręgosłupa lędźwiowego opiera się na danych klinicznych i danych dodatkowych metod badawczych. Kluczowa rola należy do takich metod, jak:
- radiografia kręgosłupa lędźwiowego;
- Tomografia komputerowa kręgosłupa lędźwiowego;
- Tomografia rezonansu magnetycznego kręgosłupa lędźwiowego.
Radiografia kręgosłupa lędźwiowego jest koniecznie wykonywana w 2 wzajemnie prostopadłych projekcjach-prosty tył i bok. Takie zdjęcia pozwalają zobaczyć kształt, kontury i strukturę ciał kręgowych, wysokość i kształt dysków międzykręgowych, nieprawidłowości kręgosłupa i naturalne zakręty. Aby wyświetlić połączenia międzykręgowe i otwory międzykręgowe, radiogramy są wytwarzane w projekcjach ukośnych. Aby zidentyfikować patologiczną ruchliwość poszczególnych segmentów lędźwiowych (która jest oznaką osteochondrozy), radiografia przeprowadza się w warunkach badania funkcjonalnego, to znaczy w zgięciu i rozszerzeniu kręgosłupa. Zwykle wyraźnie widać zmianę wysokości krążków międzykręgowych w przedniej lub tylnej części odcinków zgodnie z kierunkiem nachylenia ciała, z osteochondrozą z powodu funkcjonalnego bloku jednego z segmentów, wysokość dysku nie zmienia się ani podczas zginania lub rozszerzenia. W przypadku mobilności patologicznej określono przemieszczenie kręgów do przodu lub do tyłu. Główne objawy osteochondrozy X -Brak obejmują zwężenie szczeliną międzykręgową, ruchliwość patologiczną i przemieszczenie ciał kręgowych, odkładanie soli w tkance dysku (zwapnienie), tworzenie regionalnego wzrostu ciał kręgosłupa, zwarcie kręgów na obrzeżach dyskowych dysk (subchondriacja). Radiografia kręgosłupa lędźwiowego jest rutyną badań, która stopniowo traci znaczenie na tle aktywnego wdrażania nowych i bardziej pouczających metod badawczych (CT i MRI). Radiografia działu lędźwiowego jest dziś stosowana jako metoda diagnostyczna badań przesiewowych.
CT kręgosłupa lędźwiowego jest również przeprowadzana przy użyciu promieniowania x -sztabka, ale obciążenie promieniowe na ciele jest znacznie mniejsze niż w przypadku x -ray. Badanie odbywa się na stole specjalnego urządzenia - komputerowy tomograf, jest absolutnie bezbolesne. Powstałe zdjęcia są przetwarzane za pomocą komputera i pozwalają zobaczyć znacznie więcej struktur niż w radiografii kręgosłupa.
MRI to metoda, w której promieniowanie elektromagnetyczne jest używane do tworzenia obrazów. Badanie jest również przeprowadzane w pozycji leżącego na stole, która wzywa do komnaty tomografu. MRI jest nieszkodliwy i bezbolesny.
CT lub MRI kręgosłupa lędźwiowego pozwalają zobaczyć wszystkie struktury kręgosłupa, dokładnie zbadać krążki międzykręgowe (oraz płaszcz i pierścień włóknisty) oraz otwory międzykręgowe, zawartość kanału kręgowego. Nawet niewielki występ dysku międzykręgowego nie pozostanie niezauważony. Metody te (zwłaszcza MRI) pozwalają określić kierunek przepukliny dysku, jeśli w ogóle, stopień kompresji korzeni nerwowych, rdzeń kręgowy. Zatem te metody badawcze są znacznie bardziej pouczające w diagnozie osteochondrozy kręgosłupa lędźwiowego niż radiografia. Ponadto pozwalają zdiagnozować nie tylko osteochondrozę, ale także inne choroby (guzy, zaburzenia krążenia w rdzeniu kręgowym, ropniach, wrodzonych wadach struktury kręgosłupa i rdzenia kręgowego), co jest ważne podczas różnicowej diagnozy przyczyn bólu w plecy.
Osteochondroza kręgosłupa lędźwiowego jest chorobą, która najczęściej powoduje ból pleców. W rzeczywistości jest to zniszczenie dysków międzykręgowych. Z powodu osteochondrozy kręgosłupa lędźwiowego osoba często traci zdolność pracy, ponieważ oprócz bólu choroba może prowadzić do naruszenia mobilności kręgosłupa, niemożności siedzenia, stania i chodzenia. Objawy tej choroby nie są specyficzne i wymagają dodatkowych metod badawczych, aby dokładnie potwierdzić diagnozę. Najbardziej pouczającymi i bezpiecznymi współczesnymi metodami diagnozowania osteochondrozy jest MRI kręgosłupa.


























